研究活動
Research Activities
研究活動
Research Activities
研究成果
Publications
2026年1月7日
iPS細胞由来の間葉系間質細胞が発生経路によって異なる性質を持つことを解明
ー疾患や組織に応じた最適な細胞供給への期待ー
ポイント
- ヒトiPS細胞から5つの異なる発生経路注1)(頭部神経堤、体幹部神経堤注2)、体節注3)、側板中胚葉注4)、肢芽間葉注5))を経て誘導された間葉系間質細胞(iPSC-derived Mesenchymal Stem/stromal Cells, iMSC)注6)の特性を詳細に比較した。
- iMSCはどの経路で誘導した場合も標準的なMSCの特徴を持つ一方で、発生経路によって形態、増殖速度、分化能が異なることを明らかにした。
- 各iMSCは、体節経路では骨・軟骨へ、肢芽間葉経路では脂肪へ、頭部神経堤経路では硝子軟骨への分化に適していることが分かった。
- 本研究成果は、再生医療において疾患や治療対象の組織に応じた最適なiMSCを選択・供給するための重要な指針となる。
池谷真 准教授(CiRA臨床応用研究部門)らの研究グループは、ヒトiPS細胞から5つの異なる発生経路(頭部神経堤、体幹部神経堤、体節、側板中胚葉、肢芽間葉)を経由して誘導された間葉系間質細胞(iPSC-derived Mesenchymal Stem/stromal Cells, iMSC)の比較解析を行いました。その結果、これらの細胞がいずれも間葉系間質細胞(MSC)と認められる特性を持つ一方で、MSCへの誘導に利用した発生経路の違いによって形態や増殖、分化能力において固有の特性を保持していることが明らかになりました。
本研究成果は、2025年12月17日(現地時間)に米国科学誌「iScience」にオンライン掲載されました。
間葉系間質細胞(MSC)は、骨、軟骨、脂肪などへ分化する能力や炎症を抑える力を持ち、再生医療のための特に有望な細胞源の一つです。現在は主に患者さん自身の骨髄や脂肪組織から採取した細胞が利用されていますが、ドナーの年齢や健康状態などによる細胞の品質のバラつき、そして供給量の限界が大きな課題となっています。
これらの課題を克服するため、無限の増殖能を持つiPS細胞から作製されるiMSCが注目を集めています。生体内のMSCは、発生過程において「神経堤」「体節」「側板中胚葉」といった異なる系譜から生じることが知られていますが、これまでの研究では、iPS細胞から人為的に作られたiMSCにおいて、発生経路の違いが最終的な細胞の機能にどのような影響を及ぼすかは十分に検証されていませんでした。研究グループは、同一のiPS細胞株から異なる5つの発生経路でiMSCを誘導し、その性質を比較することで、治療目的に最適なiMSCを選別するための基準を確立することを目指しました。
1)同一のiPS細胞株から5つの発生経路を経由したiMSCを誘導
本研究では、シグナル分子を精密に制御する分化誘導法を用い、単一のヒトiPS細胞株から「頭部神経堤(cNCC)」、「体幹部神経堤(tNCC)」、「体節(SM)」、「側板中胚葉(LPM)」、「肢芽間葉(Limb)」という5つの発生経路を経由してiMSCを誘導しました(図1)。得られた全てのiMSCは、MSCと同定するための国際的な基準である細胞表面タンパク質(CD73, CD90, CD105)を発現しており、基本的なMSCとしての定義を共通して満たしていることが確認されました。
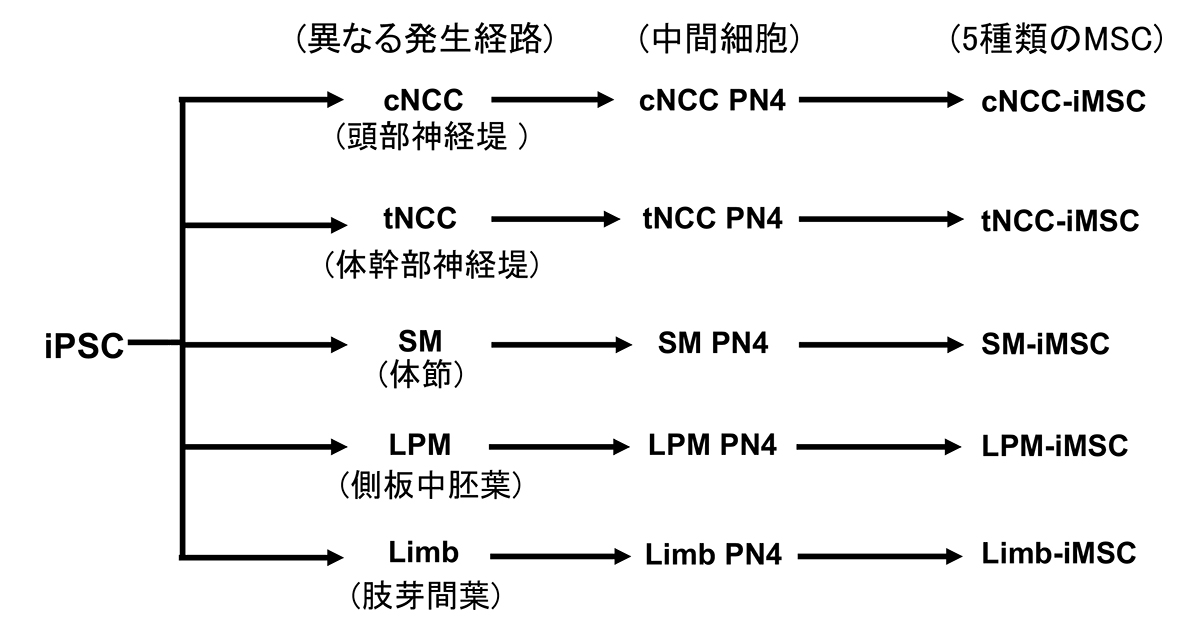
図1. iMSCを誘導する5つの発生経路
(PN4, 4回継代後の細胞)
2)発生経路に依存する細胞形態と増殖能の差異
次に、誘導された各iMSCの生物学的特性を比較したところ、発生経路による違いが認められました。顕微鏡による形態観察では、側板中胚葉経路のiMSC(LPM-iMSC)が細長く紡錘形の形状を示したのに対し、他の経路で誘導した細胞は比較的小型な形態を示しました(図2A)。また、細胞の増殖スピードは、体節経路のiMSC(SM-iMSC)が他の系統と比較して最も高い増殖率を維持していました(図2B)。
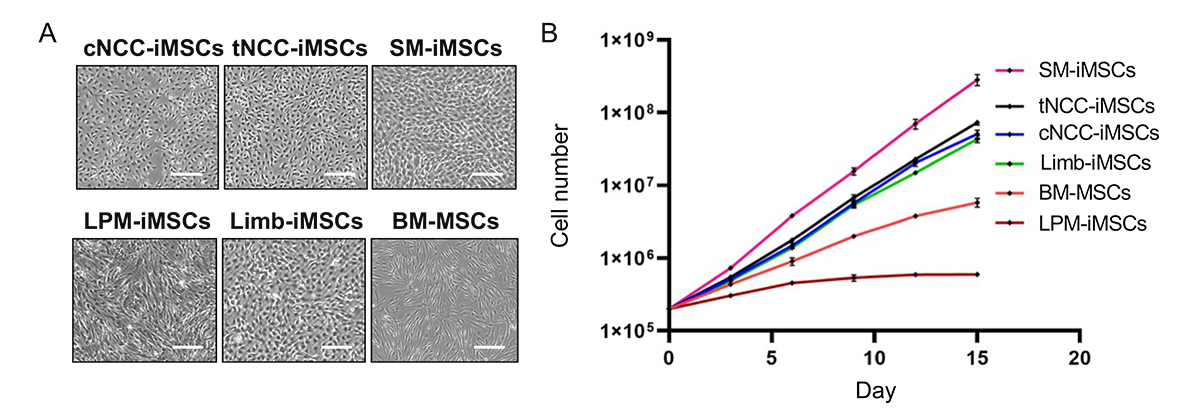
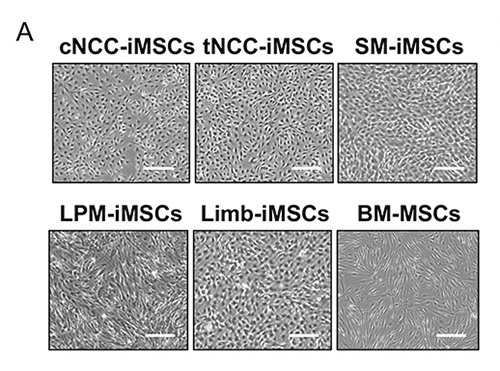
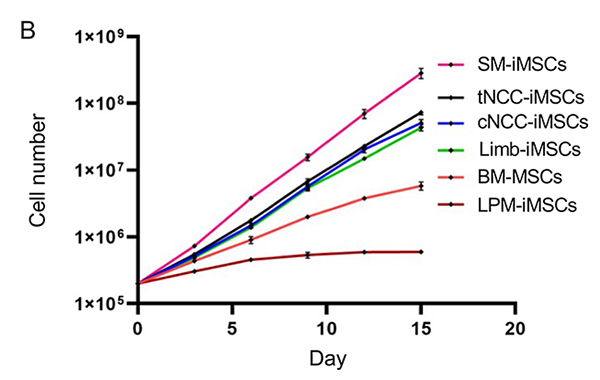
図2. 5つの発生経路を経由して誘導された
iMSCの生物学的特性の検証
A:細胞形態の顕微鏡観察像。
B:細胞増殖のグラフ。BM-MSC, 骨髄由来MSC。
3)各組織への分化能力の特定
次に、誘導された各iMSCの分化能を比較したところ、発生経路による違いが認められました。骨への誘導では、体節経路のiMSC(SM-iMSC)が最も早期に分化し、かつ高度に石灰化しました(図3)。脂肪への誘導では、肢芽間葉経路のiMSC(Limb-iMSC)が、他の系統と比較して多くの脂肪滴を形成し、脂肪細胞へと分化しやすいことが分かりました(図4)。
軟骨への誘導では、体節経路のiMSC(SM-iMSC)と頭部神経堤経路のiMSC(cNCC-iMSC)が特に良好な軟骨組織を形成しました。そのうち、体節経路のiMSCから形成された軟骨組織は成熟に伴い石灰化へ進む「肥大化注7)」の傾向が強かったのに対し、頭部神経堤経路では肥大化の傾向は観察されず、硝子軟骨様の組織を安定的に維持できる特性を持っていることが示唆されました(図5A)。この2経路のiMSCから誘導した軟骨ペレットをマウスの皮下に移植したところ、体節経路では石灰化が起きたのに対し、頭部神経堤経路では石灰化がみられませんでした(図5B)。これらの結果から、治療目的に応じて適切な発生経路を持つiMSCを選択することの重要性が示されました。
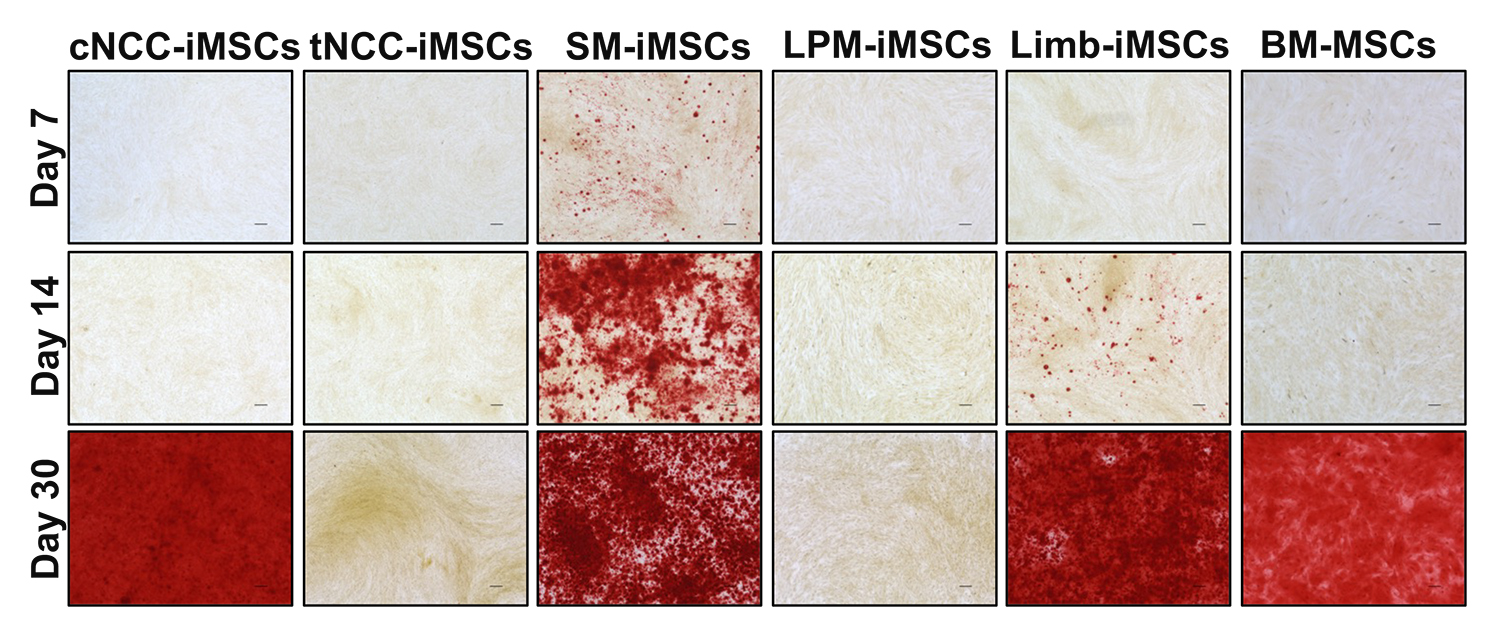
図3. iMSCの骨分化能の検証
(誘導後7日目、14日目、30日目のアリザリン赤染色)
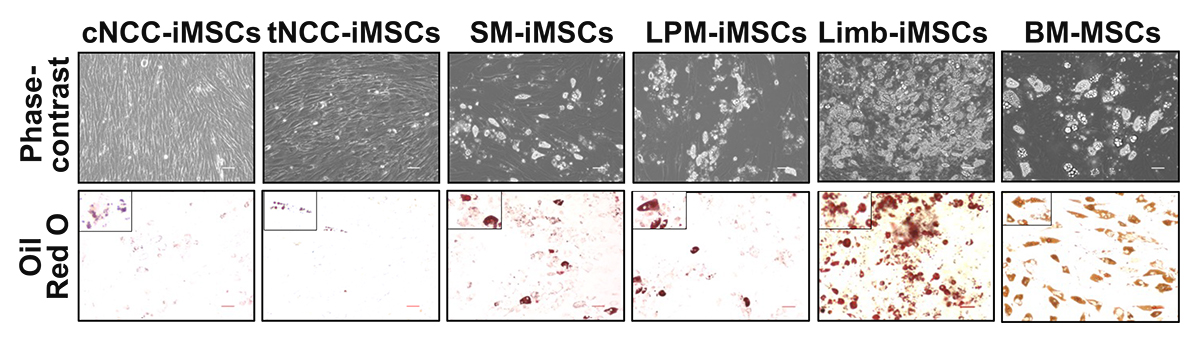
図4. iMSCの脂肪分化能の検証
(上、位相差像。下、オイル赤染色、誘導後28日目)
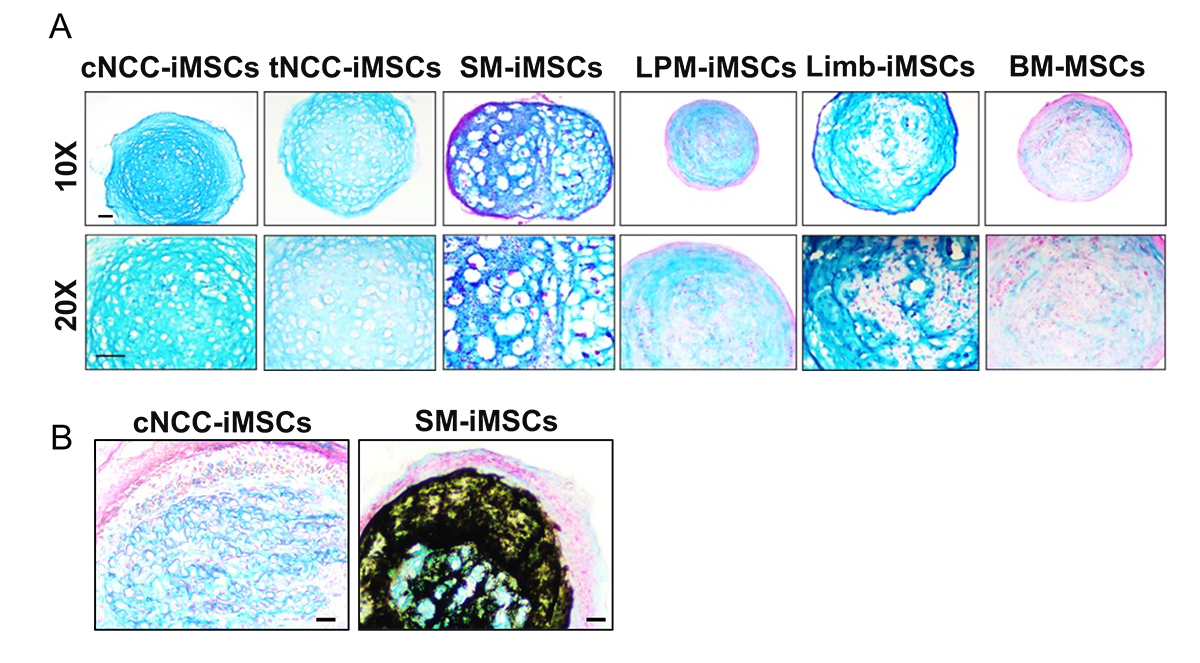
図5. iMSCの軟骨分化能の検証
A:誘導後21日目の軟骨ペレットの切片のアルシアン青染色像。
B:誘導後21日目の軟骨ペレットをマウス皮下に移植し、8週間成熟後の軟骨組織の切片像。青、アルシアン青染色。黒、コッサ染色。
4)網羅的遺伝子発現解析によるiMSCの分類
発生過程における遺伝子発現の変動をRNAシークエンスにより解析しました。その結果、iMSCは大きく3つのクラスター(集団)に分類できることがわかりました(図6)。頭部および体幹部神経堤経路のiMSC(cNCC-iMSC, tNCC-iMSC)、体節および肢芽間葉経路のiMSC(SM-iMSC, Limb-iMSC)、そして側板中胚葉由来iMSC(LPM-iMSC)がクラスターを形成し、同じクラスターに属す細胞はiPS細胞から各iMSCへの遺伝子発現の変動パターンが似ていることを意味します。
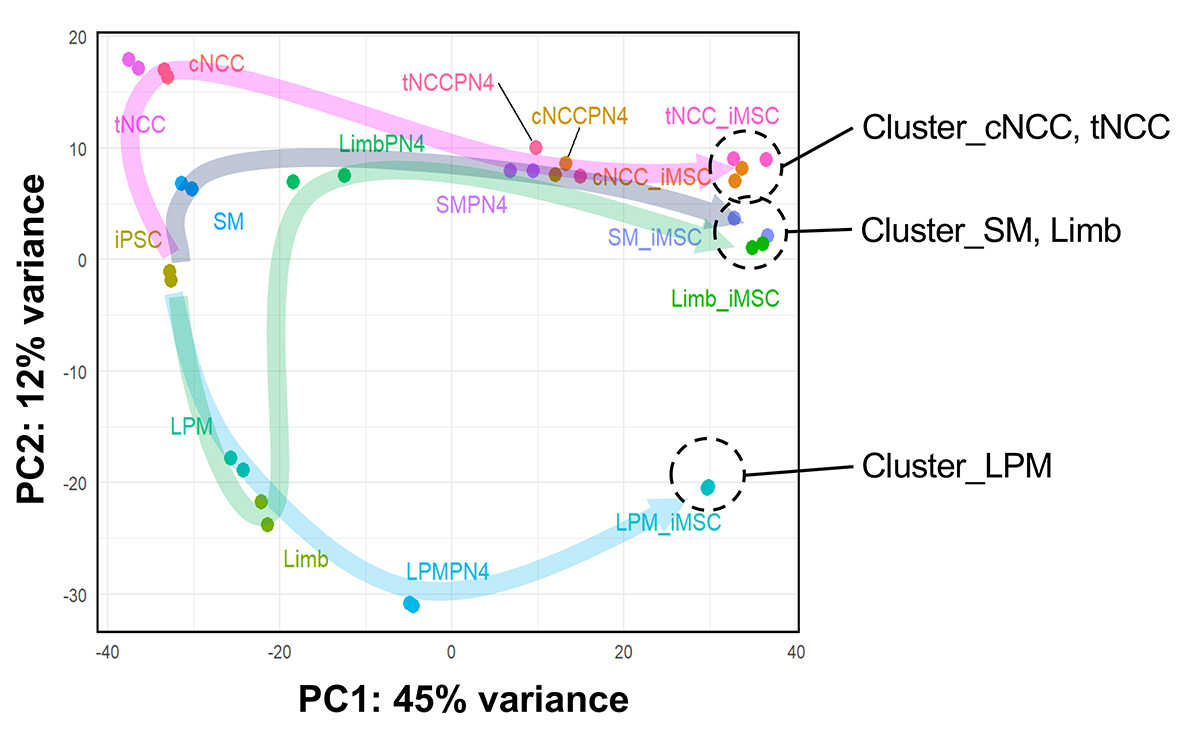
図6. 各iMSCの発生経路のPCA解析
5)iPS細胞および生体組織に由来する各MSCの網羅的遺伝子発現解析による比較
最後に各iMSCと、既存の生体組織由来MSC(tissue-derived, tMSC)の比較を行いました。その結果、iMSCは誘導の経路によらず、tMSCと遺伝子発現パターンに高い類似性が認められました(図7A)。しかし、主成分解析(PCA)を用いたより詳細な比較では、iMSCはtMSCとは異なる独自のクラスターを形成しており、分子レベルで明確な差異があることも分かりました(図7B)。特にiMSCは全体的にtMSCよりも細胞増殖や分化に関連する遺伝子の発現が高く、老化に関連する遺伝子の発現が低いという、若い細胞にみられる特徴を持っていることが確認されました。
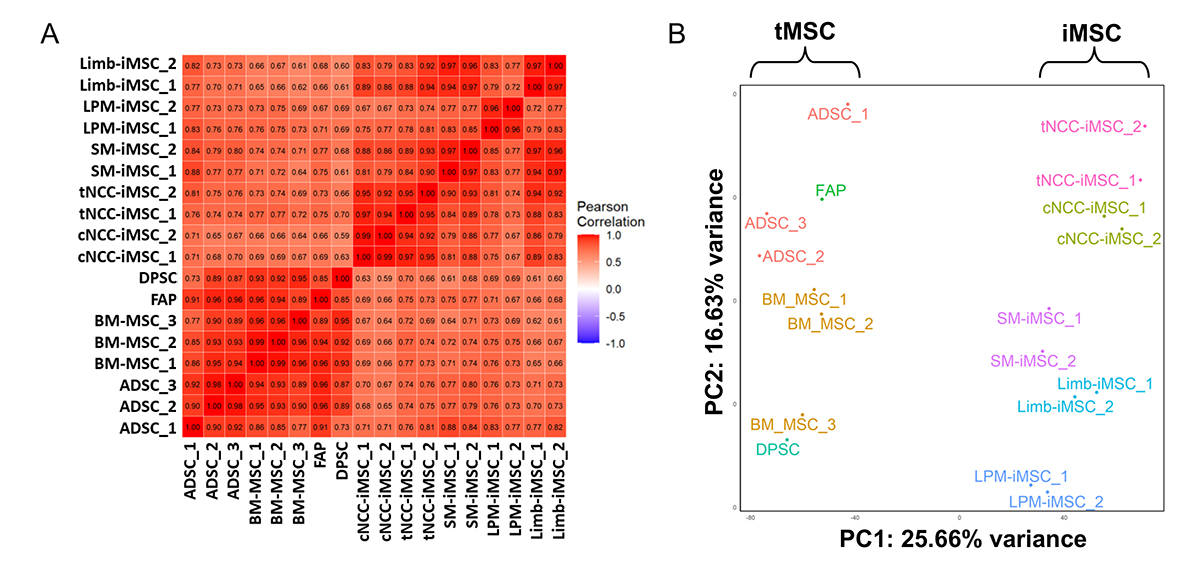
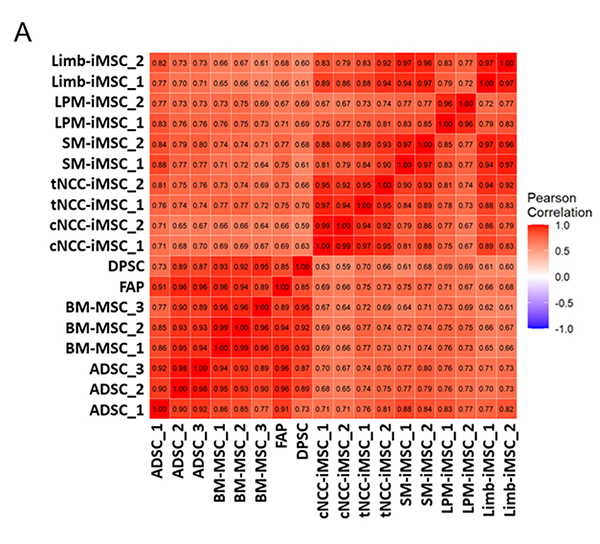
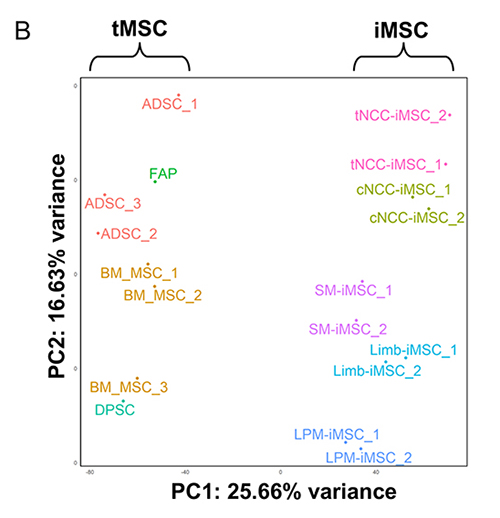
図7. iMSCとtMSCの網羅的遺伝子発現解析
A:各iMSCとtMSCのヒートマップ解析。それぞれの細胞に高い類似性が確認された。
B:各iMSCとtMSCの主成分解析(PCA)。tMSCとiMSCの間に差異が確認された。
本研究により、ヒトiPS細胞から作製した間葉系間質細胞(iMSC)は、誘導における発生経路を反映した固有の機能的特性を持つことが明らかになりました。今後は、疾患や目的に応じて最適な発生経路の細胞を選択する細胞療法の実現に向け、これらの細胞を用いた動物モデルでの検証を進め、より効果的で安全な次世代の細胞療法の開発を目指します。
- 論文名
Embryonic lineage-specific iPSC-derived mesenchymal stem/stromal cells exhibit different morphologies and intrinsic functions - ジャーナル名
iScience - 著者
Linh Nguyen1, Souta Motoike1, Denise Zujur1, Keiko Yoshizawa1, Yasuhiro Takashima1, Akiyoshi Uezumi2, Kazuhiro Furuhashi3, Shoichi Maruyama3, Yonghui Jin1, Junya Toguchida1, Hidetoshi Sakurai1,
Makoto Ikeya1*
*:責任著者 - 著者の所属機関
- 京都大学iPS細胞研究所(CiRA)
- 九州大学
- 名古屋大学
本研究は、下記機関より支援を受けて実施されました。
- iPS細胞研究基金
- 日本学術振興会 科学研究費 基盤研究B(JP16H05447, JP23H03028)
-
日本医療研究開発機構(AMED)
- 再生医療実現拠点ネットワークプログラム
「再生医療用iPS細胞ストック開発拠点」- 再生・細胞医療・遺伝子治療実現加速化プログラム
「次世代医療を目指した再生・細胞医療・遺伝子治療研究開発拠点」- 橋渡し研究プログラム
「先端医療技術開発による革新的医療の創造と実装」 - コーセーコスメトロジー研究財団
- 株式会社Arktus Therapeutics
- 文部科学省 国費外国人留学生制度
注1)発生経路(Embryonic lineage)
受精卵から個体が形成される過程で、細胞が辿る分化の経路のこと。本研究では「神経堤」「体節」「側板中胚葉」などの経路を経由して誘導されたiMSCの特性を比較した。
注2)頭部神経堤、体幹部神経堤(cranial neural crest cells, cNCC/trunk neural crest cells, tNCC)
胚発生時に現れる多能性細胞群。頭部神経堤は顔面の骨・軟骨などに、体幹部は神経系などに寄与する。
注3)体節(Somite, SM)
脊椎動物の発生過程で形成される組織。背骨、肋骨、骨格筋、真皮などの起源となる。
注4)側板中胚葉(Lateral Plate Mesoderm, LPM)
心臓、血管、胸壁、および四肢の骨などの起源となる組織。
注5)肢芽間葉(Limb Mesenchyme, Limb)
発生中の四肢(手足)の元となる部分に含まれる間葉系細胞。
注6)間葉系間質細胞(Mesenchymal Stem/stromal Cell, MSC)
骨・軟骨・脂肪細胞などといった間葉系の細胞に分化する能力を持った間質(結合組織)の細胞。本報では、iPS細胞から作製したものをiMSC(iPSC-derived Mesenchymal Stem/stromal Cell)としている。
注7)肥大化(Hypertrophy)
軟骨細胞が成熟し、最終的に骨へと置き換わっていく過程で見られる現象。軟骨再生医療においては、この肥大化をいかに抑制し、安定した軟骨状態を維持できるかが鍵となる。