ニュースレター
Newsletter
ニュースレター
Newsletter

Focus
2024年2月26日
iPS細胞と遺伝子治療の融合
進むiPS細胞等をつかった細胞医療
iPS細胞を使った再生医療は着実に医療応用に近づいてきています。2018年から開始された「iPS細胞由来ドパミン神経前駆細胞を用いたパーキンソン病治療に関する医師主導治験」は2023年末までに経過観察が終了し、データの解析が行われています。結果はまだ分かりませんが、重篤な有害事象の報告はありませんでした。また、住友ファーマ株式会社が費用を支援して、アメリカの医療機関が医師主導治験を開始します(CiRAニュース 2023年12月26日)。新しい医療の実現に向けて、着実に研究が進んでいます。
パーキンソン病の治験は、体外で作った細胞を体内に移植して治療をする、細胞医療の一種です。パーキンソン病は、患者さんの脳の中にあるドパミン神経細胞という細胞が少なくなり、十分に働けなくなっている状態です。そのため、iPS細胞からドパミン神経細胞の元となる細胞を作って、脳内に移植をすることにより、ドパミン神経の機能を補う治療を目指しています。
iPS細胞以外にも細胞医療に用いられる細胞があります。iPS細胞と似た性質を持つES細胞(胚盤胞から人工的に作られる)に加え、体性幹細胞(体の中で働いている)と呼ばれる幹細胞も用いられています。例えば、皮膚の幹細胞から作成した皮膚の細胞シートや、筋肉の幹細胞から作成した筋肉の細胞シートなど、体性幹細胞を用いた細胞医療のなかには、再生医療等製品として承認されて、すでに日本の医療現場で使われているものもあります。
(参考:再生医療ポータル 再生医療等製品情報)
注目される遺伝子治療
遺伝子治療は、遺伝子の一部が変異していることで病気になってしまっている患者さんの細胞に対して、遺伝子を体外から補うことで細胞の機能を取り戻す治療法です。2020年に「ゾルゲンスマ」という脊髄性筋萎縮症の乳幼児に対する遺伝子治療薬が、1度の投与で高い治療効果が得られるため、1億6707万円という非常に高額な薬価がつけられたことで、話題になりました(参考:日本経済新聞 2020年5月13日)。ゾルゲンスマをはじめとして、すでに医療現場で利用可能な遺伝子治療は登場しています。
治療ではなく予防ですが、ワクチン開発でも遺伝子治療は活躍しています。例えば、パンデミックを引き起こした新型コロナウイルスに対して広く使われたワクチンは、ワクチン注射によって体内でウイルスのタンパク質を作るmRNA(メッセンジャーRNA)を細胞内に導入するものでした。すでに多くの人にとって、遺伝子治療の技術は身近な存在となっています。
細胞医療とも共通する遺伝子治療
遺伝子治療は大きく2種類に分けることができます。一旦体の外に取り出した細胞に遺伝子操作を施して体の中に戻す方法(ex vivo)と体の中で直接遺伝子を操作する方法(in vivo)です。特にex vivoの遺伝子治療では、一旦体の外に取り出した細胞を患者さんに移植するという過程は、細胞医療と同じです。細胞医療と遺伝子治療は、密接に関係しているとも言えます。
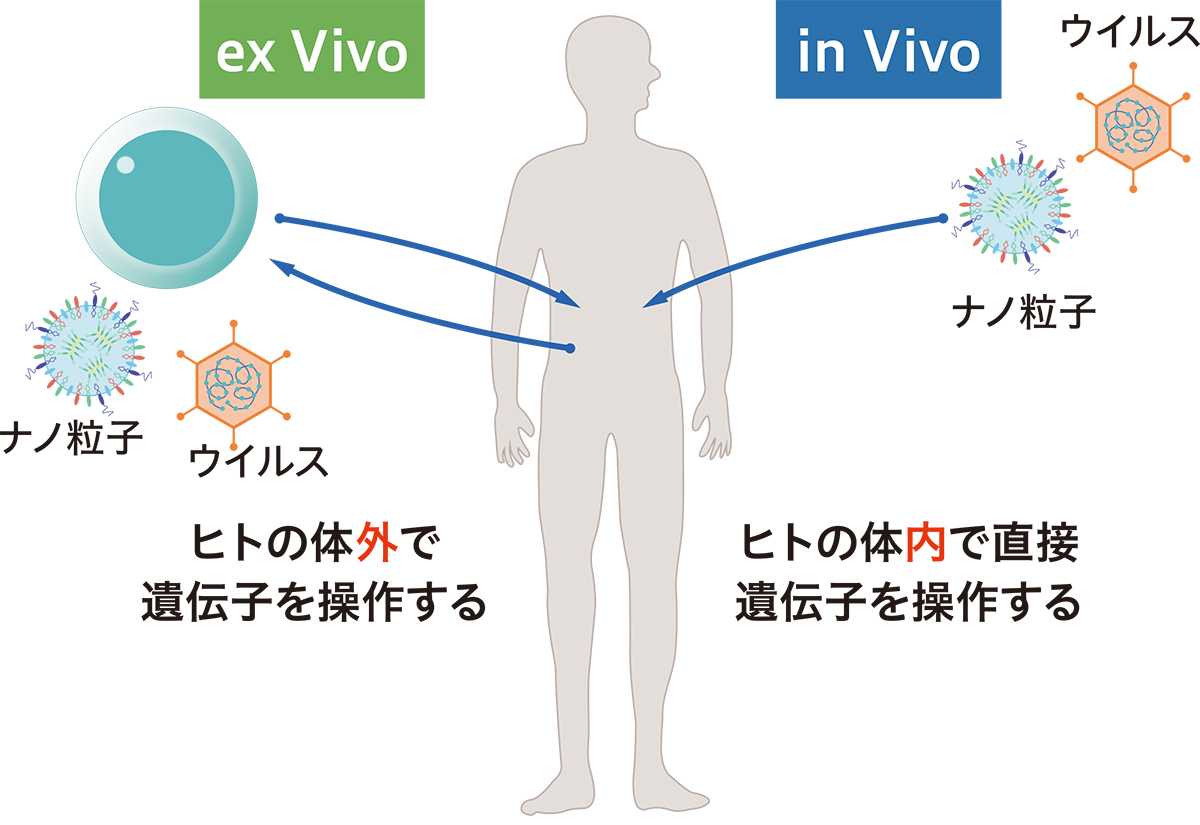
2種類(ex vivoとin vivo)の遺伝子治療の違い
細胞医療は全く新しい細胞を体の外で用意し、細胞を移植することで失われた機能を再生するのに対し、遺伝子治療は遺伝子を使って遺伝子変異を修復し、失われた機能を再生します。一見全く別の医療技術のようにも感じられる両者ですが、どちらも失われた機能を再生するという点では再生医療の一種とも考えられます。日本の法律では、細胞医療と遺伝子治療はどちらも「再生医療等製品」という枠組みで扱われています。
細胞医療と遺伝子治療の組み合わせ
細胞医療と遺伝子治療を組み合わせた、新しい治療法も開発されています。がんの免疫療法として、注目されているCAR-T細胞療法は、患者さん自身の免疫細胞を取り出してきて、遺伝子改変を行い、がん細胞への攻撃力を高めて、再び患者さんの体の中に戻すという治療法です。iPS細胞と組み合わせることで、さらに幅広い疾患へと応用できるのではないかと期待されており、CiRAでも研究が進められています。
また、細胞医療の効率を高めるため部分的な遺伝子治療を行い、移植する先の細胞環境を整え、その上で細胞移植するという考え方も出てきています。様々な形で、細胞医療と遺伝子治療が組み合わさることで、より新しいより良い医療技術の開発につながると期待されます。

細胞医療と遺伝子治療の課題とは?
iPS細胞を使った細胞医療ではいくつかの課題があります。iPS細胞は同じ時に作ったiPS細胞でも、他の細胞へと変化させる時の効率が異なるなど、ばらつきがあることが知られています。そのため、現在は多数のiPS細胞を作って、その中から質のより良いものを選んで利用しています。この方法でも安全に細胞移植は行えますが、時間と費用がかかってしまう原因の一つともなっています。そのため、数個iPS細胞をつくれば、どれも細胞移植に利用できるように、より安定して分化できるiPS細胞を効率よく作る必要があります。
In vivo遺伝子治療では、治療したい臓器や組織だけを狙いうちすることが難しいという課題があります。また、遺伝子を体の中に入れるためにウイルスなどを使う必要があり、2回目以降同じ方法で投与しようとすると免疫反応が起こってしまい治療が行えない可能性もあります。こうした課題を解決する技術の開発を進めて次世代の遺伝子治療を作る必要があります。
CiRAではより安全性の高い遺伝子治療が行えるように、遺伝子を目的の臓器・組織まで送り届ける技術など、基礎的な研究も進められてきました。
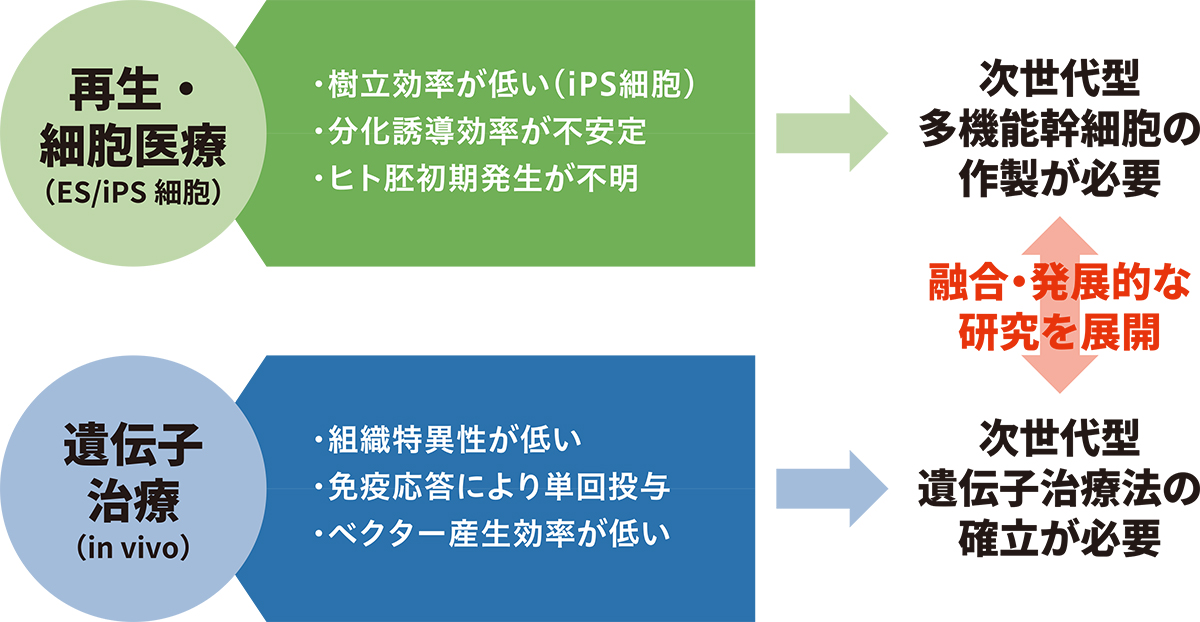
細胞医療と遺伝子治療の課題
再生・細胞医療・遺伝子治療の研究を進める中核拠点として
現在の細胞医療と遺伝子治療における課題を解決し、次世代の医療を目指す研究が始まっています。
2023年、CiRAが申請した「次世代医療を目指した再生・細胞医療・遺伝子治療研究開発拠点」というプロジェクトが採択され、2027年までの5年間にわたり、国立研究開発法人日本医療研究開発機構(AMED)から支援を受け、研究を実施することになりました。今回のプロジェクトでは、CiRAだけではなく、自治医科大学、国立成育医療センター、京都大学iPS細胞研究財団が連携して研究を進めていきます。
このプロジェクトでは、① 細胞治療・遺伝子治療を融合させて次世代の医療を開発することが大きな目標となり、iPS細胞などの新しい再生医療を社会で実現させるために② 産官学連携のハブ機能を果たすことや、次世代の医療研究を担う③ マルチスキルを持った若手研究者の育成も目指しています。
このプロジェクトを通じて、日本全体の細胞医療研究と遺伝子治療研究がシナジー(相乗効果)を生み出し、次世代医療が実現することが期待されています。
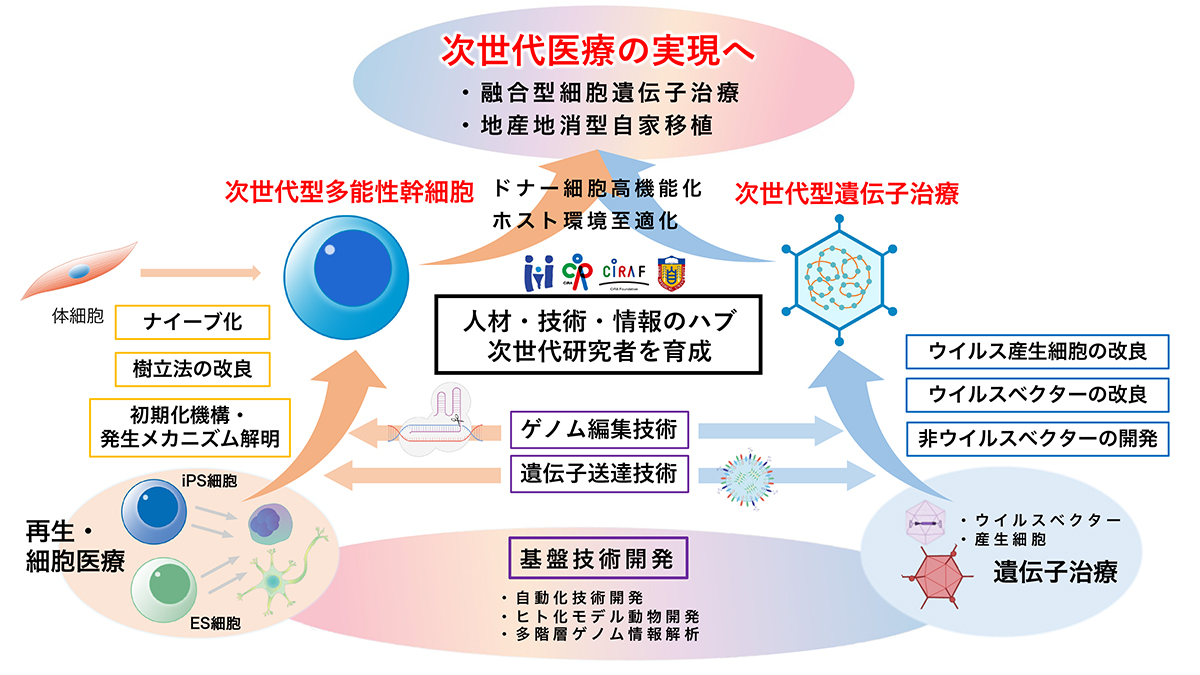
「次世代医療を目指した再生・細胞医療・
遺伝子治療研究開発拠点」の概要
- この記事を書いた人:和田濵 裕之
京都大学iPS細胞研究所 国際広報室
サイエンスコミュニケーター